階段の息切れは要改善のサイン。気をつけるべき腎臓の不調。
不摂生は、若いうちは問題なく見えても、40代以降の腎臓には静かにダメージを残していく。自覚症状がほとんどないまま進行する腎機能低下は、ある日突然、透析や心臓病という形で表面化することもある。沈黙する腎臓の変化を、今こそ数値と知識で捉えるべきだ。
取材・文/石飛カノ 取材協力/川村哲也(東京慈恵会医科大学客員教授) 編集/星野“cap”徹
初出『Tarzan』No.916・2025年12月11日発売

教えてくれた人
川村哲也(かわむら・てつや)/〈虎ノ門ヒルズレジデンシャルタワー健康相談クリニック〉院長。東京慈恵会医科大学客員教授。臨床と研究に携わると同時に、腎臓病や高血圧の知識の啓発に努める。著書に『腎臓病(よくわかる最新医学シリーズ)』(主婦の友社)など。
CKDという概念の導入で、腎臓病の早期発見が可能に。
CKDとはChronic Kidney Diseaseの略で慢性腎臓病のこと。これまで腎臓の病気は個別に分類されていたが、慢性疾患をCKDに統一することで病の早期発見が可能になったという。腎臓専門医の川村哲也さんは次のように言う。
「CKDは2000年代に入ってからアメリカで生まれた概念です。日本が率先して提唱したわけではありませんが、透析患者が増えて医療経済を圧迫していること、放っておくと5年後10年後に心臓の疾患にもなりやすいという疫学調査が出てきたので、一般の医療機関でも判断できるように検査数値が定義されました」
重症度はステージ1〜5。原因となる疾患や尿から検出されるタンパク質量、また血液検査から割り出すeGFR(日本腎臓学会HPで算出可能。)という腎臓の濾過機能を表す数値で分類されている。
CDK重症度分類
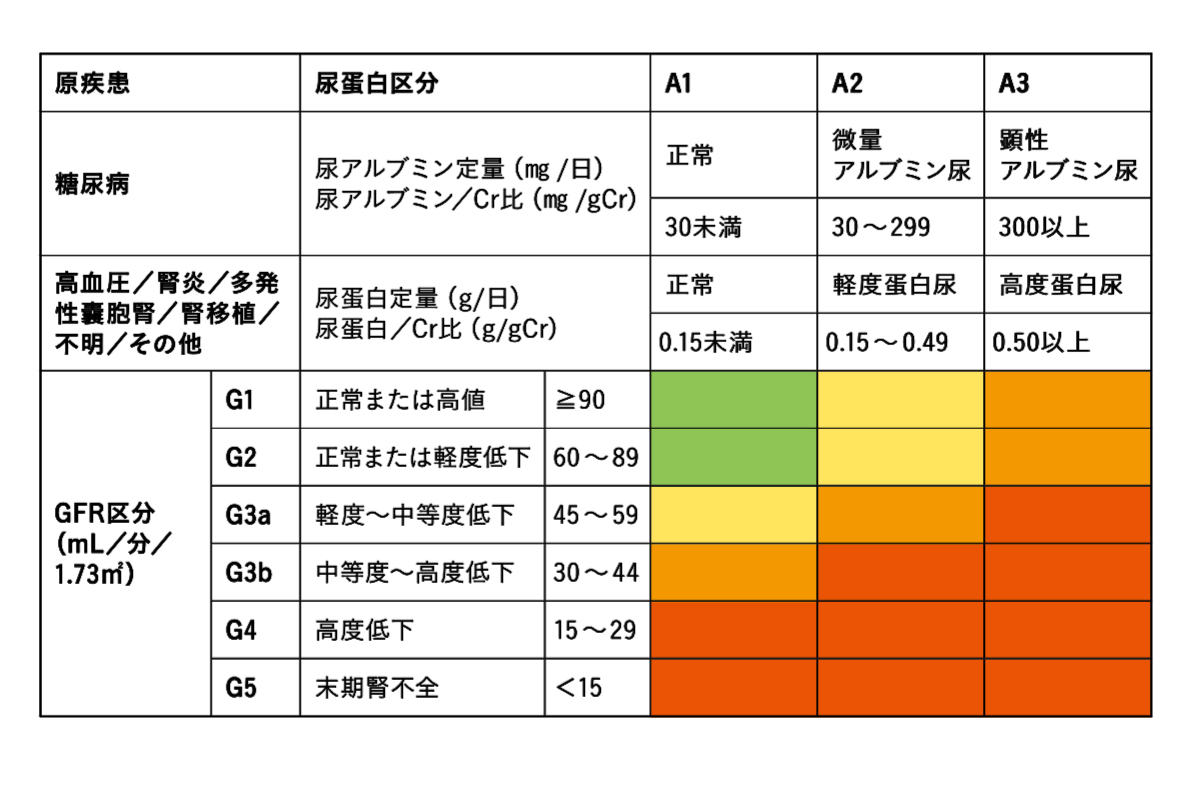
死亡、末期腎不全、心血管疾患による死亡リスクを表したもの。緑のエリアが正常範囲。黄色、オレンジ、赤の順番で重症度が増す。血液検査の数値を頼りに一度割り出してみよう。
日本腎臓学会編『CKD診療ガイド2024』東京医学社
CKDの進行度と治療の目安
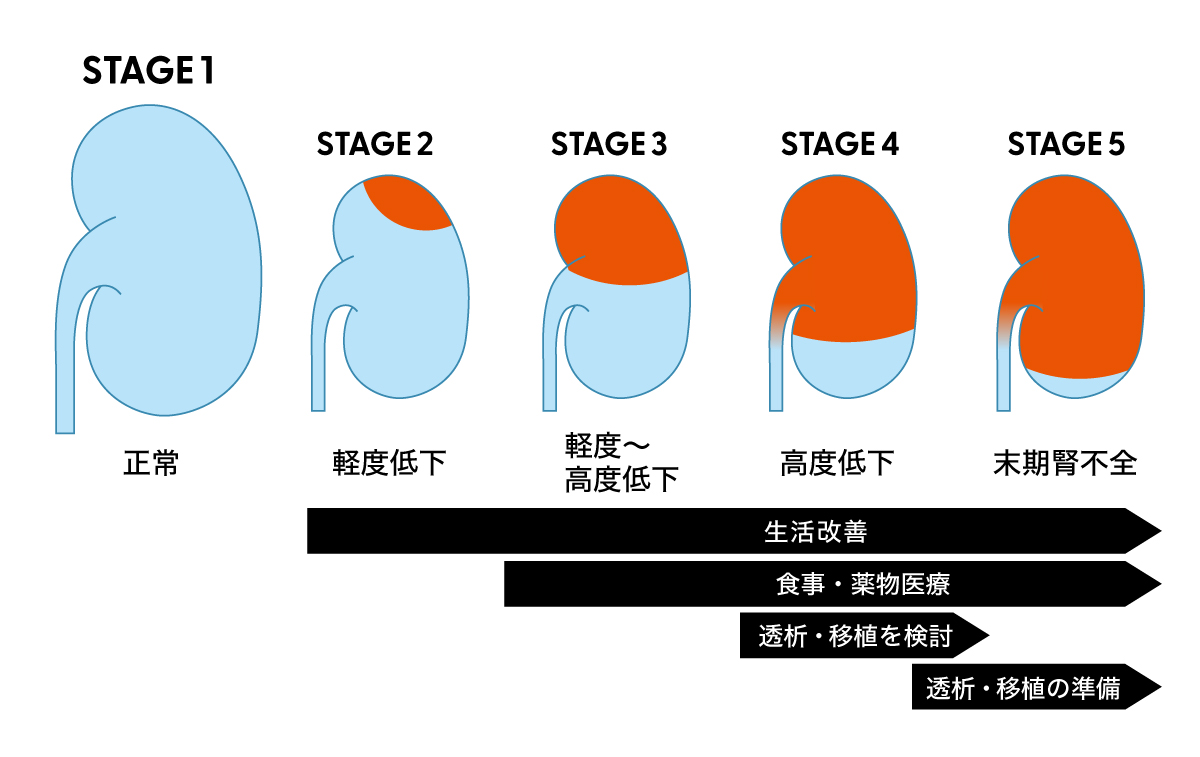
小さな臓器、腎臓が実は寿命を決めている?
小さな臓器である腎臓が、実は寿命を決めているという説がある。その理由は腎臓が他の臓器と密接な関わりを持っているから。最も有名なのは心臓との関わり。
「腎臓の機能が低下してくるとアンジオテンシンⅡという血圧を上げるホルモンの活性度が上がります。すると、動脈硬化が起こって心臓の血管障害に繫がり、心血管系の病気の罹患率が上がります。これは“心腎連関”と呼ばれていて世界的に問題になっています」
その他にも肺との関わりも深い。肺と腎臓の血管はその特性が似ていて、腎臓の糸球体と肺の血管が同時に侵される免疫疾患があるという。
また、腸内環境が腎臓に影響を及ぼすことも分かっている。便秘が続くと腎臓に負担がかかり、腸内環境が整うと腎機能も健全になる。逆に腎臓の不調で腸内環境が悪化することもあるそうだ。
CDKにおける心不全の頻度
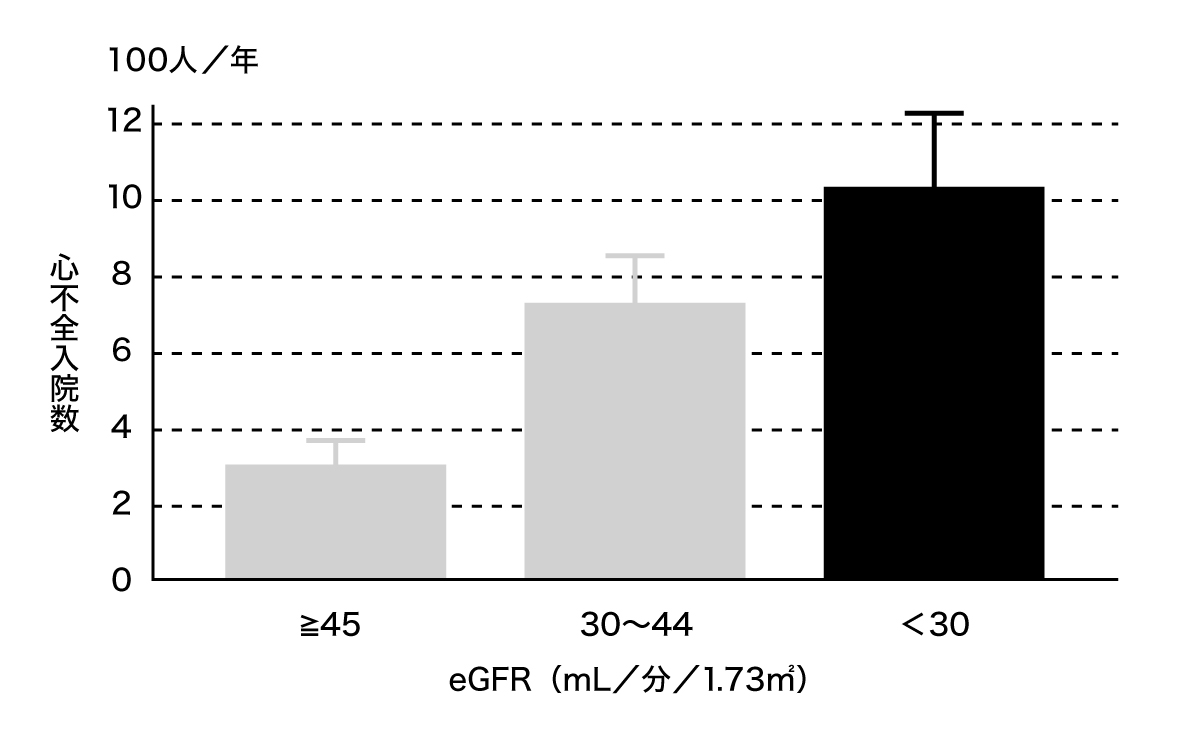
CKDと心不全による入院数の関係。eGFRの数値が45以上のステージ3の人に比べ、30未満のステージ4の人は心不全による入院頻度が多い。
Bansal N. et al. J Am Coll Cardiol. 2019
今後は糖尿病性より腎硬化症が増えていく可能性あり?
現在、日本国内の透析患者数は35万人弱。このうち、最も多いのは糖尿病性腎症。これは糖尿病による合併症で腎機能が低下した病態だ。2023年の段階では全透析患者のうち、糖尿病性腎症が38.3%を占めていた。割合的にはぶっちぎりのトップ。
「でも、糖尿病性腎症はここ数年頭打ちで最近では減ってきている傾向があります。これに対して、右肩上がりに増えているのが腎硬化症による透析の導入です。腎硬化症は動脈硬化で腎臓の血流量が減って硬くなる病気で、最も治療しにくいCKDのひとつです」
逆転現象が起きている原因は不明だが、高齢者だけでなく若い世代の動脈硬化や肥満が腎硬化症の増加に関わっているのではないかという見解もある。いずれにしても透析の導入はQOLを著しく低下させる。今から腎臓の養生を。
導入患者 原疾患割合の推移
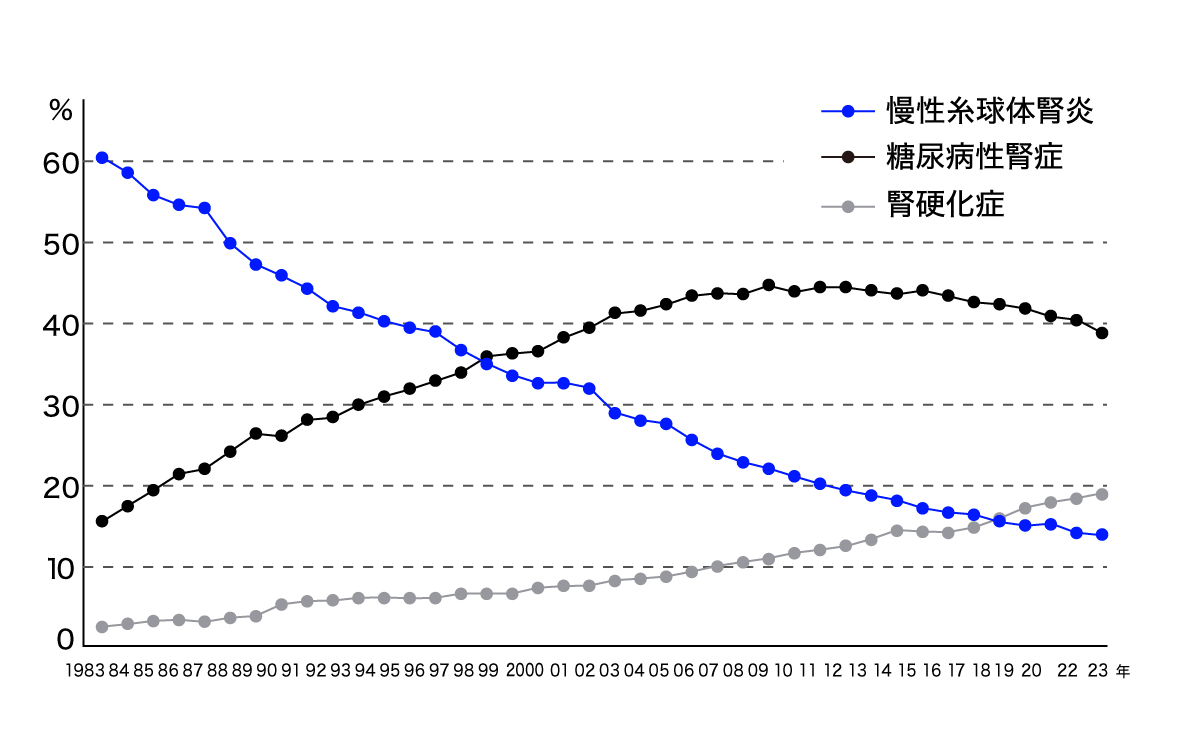
40年前には6割を超えていた慢性糸球体腎炎は医療の進歩によって激減。代わりに増えてきた糖尿病性腎症も現在は頭打ち。腎硬化症は今後も増加していく可能性あり。
日本透析医学会「わが国の慢性透析療法の現況」(2023年12月31日現在)より抜粋
セルフチェック!
-
尿が泡立つ
-
尿がコーラ色になる
-
喉の痛みが続く(iga腎症)
-
足のむくみ
-
血圧上昇
-
階段を上ると息切れがする
CKDのステージがかなり進行しても自覚症状が表れないことも多い。上のような症状を少しでも自覚したら即、医師の元へ。その前に血液検査の数値から自分のCKDのステージをまず把握しておこう。


